Introducción
Imipenem/relebactam (IMR) combina imipenem con relebactam, un inhibidor de las β-lactamasas de clase A y C. Evaluamos la actividad de IMR y comparadores contra aislamientos de Enterobacterales no-Morganellaceae (NME) recolectados de pacientes en Argentina como parte del programa mundial de vigilancia SMART.
Métodos
En 2018-2022, cuatro laboratorios clínicos en Argentina recolectaron anualmente hasta 250 patógenos aeróbicos o facultativos Gram negativos consecutivos de pacientes con infecciones de torrente sanguíneo, intraabdominales, del tracto respiratorio inferior y del tracto urinario. La susceptibilidad se determinó mediante microdilución en caldo CLSI e interpretada con los puntos de corte CLSI de 2024. Solo se analizaron los NME porque no existe un punto de corte CLSI para IMR contra las Morganellaceae. La resistencia a múltiples fármacos (MDR) se definió como aislados resistentes a ≥3 agentes centinela (amikacina, aztreonam, cefepima, ceftazidima, colistina, imipenem, levofloxacina y piperacilina/tazobactam). La resistencia difícil de tratar (DTR) se definió como aislados no susceptibles a todos los β-lactámicos (incluyendo aztreonam, ceftazidima, cefepima, imipenem, meropenem, piperacilina/tazobactam) y fluoroquinolonas (levofloxacina). La mayoría de los aislados no susceptibles a imipenem y ceftolozano/tazobactam fueron evaluados para la presencia de genes de β-lactamasas.
Resultados
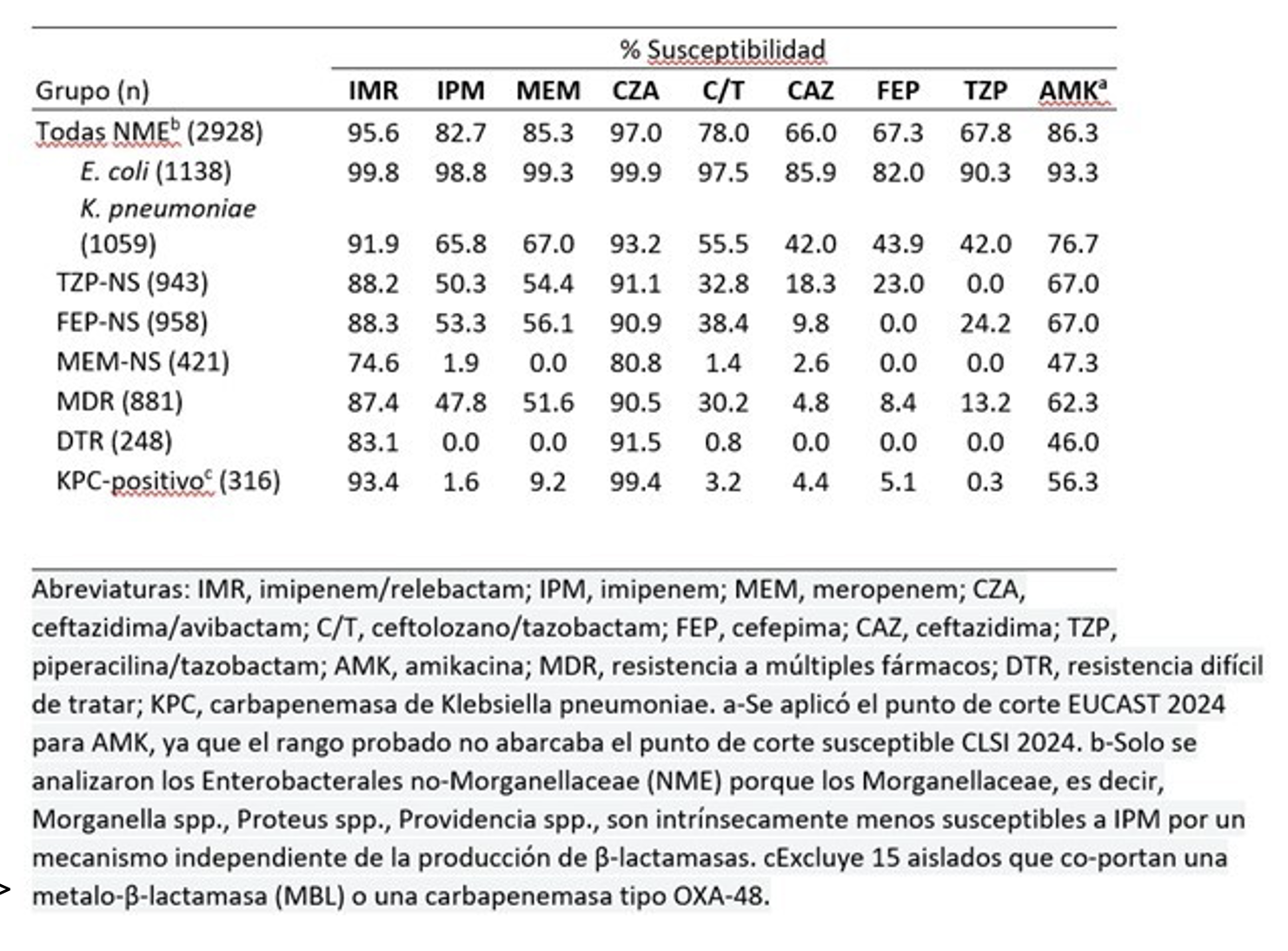
De los 2928 aislados de NME recolectados, el 95,6% fueron susceptibles (S) a IMR (Tabla). De los comparadores, solo ceftazidima/avibactam también cubrió >95% de los aislados (97,0% S). IMR fue altamente activo frente a las dos especies más comunes encontradas, E. coli (99,8% S) y K. pneumoniae (91,9% S). Aproximadamente el 88% de los aislados resistentes a piperacilina/tazobactam y cefepima, y el 75% de los aislados resistentes a meropenem fueron inhibidos por IMR. IMR fue también el segundo agente más activo contra los aislados identificados como MDR (87,4% S) y DTR (83,1% S). Contra los aislados portadores de KPC, la adición de relebactam a imipenem aumentó el porcentaje de aislados susceptibles en 92 puntos porcentuales, resaltando la excelente actividad inhibitoria de relebactam contra la hidrólisis de imipenem mediada por KPC.
Conclusiones
Basado en estos datos in vitro, IMR parece representar una opción terapéutica importante para pacientes en Argentina con infecciones atribuibles a NME.