Introducción:
Dentro de las infecciones nosocomiales, la neumonía hospitalaria (NH) (incluyendo la asociada a ventilador), es la de mayor prevalencia a nivel global, con una incidencia de 5 a 15 casos cada 1000 admisiones. La NH se asocia a hospitalizaciones prolongadas, aumento de la morbi-mortalidad y costos. Es causada principalmente por microorganismos multirresistentes, por lo que su tratamiento es complejo. Recientemente se ha documentado que los bacilos gram negativos (BGN) con resistencia difíciles de tratar (DTR) de bacteriemia se asocian con mayor mortalidad a 30 días.
Objetivos:
Reportar el perfil de sensibilidad a los antimicrobianos (ATM) en patógenos bacterianos causantes de NH a partir de los datos del Programa Nacional de Vigilancia de la Resistencia a los Antimicrobianos, Red WHONET-Argentina durante el año 2022.
Materiales y métodos:
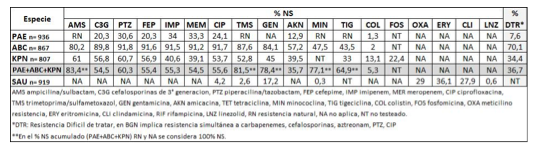
Se analizaron 5366 aislamientos bacterianos recuperados de episodios de NH (1 por paciente), de 95 hospitales y 24 jurisdicciones del país. Se evaluó la sensibilidad por método de difusión y/o automatizados según CLSI 2023. Colistín (COL) se interpretó según EUCAST. Se muestran los resultados de los patógenos más frecuentes como % de No-Sensibilidad (NS) (%I+%R). Los datos se analizaron con el software WHONET 5.6.
Resultados:
La distribución de patógenos causantes de NH fue: P. aeruginosa (PAE) 17,4%, S. aureus (SAU) 17,1%, Complejo A. baumannii-calcoaceticus (ABC) 16,2%, K. pneumoniae (KPN) 15%, S. mlatophilia 6,4%, E. coli 4,7%, S. marcescens 3,6%, E. cloacae 3,2%, P. mirabilis 3%, S. pneumoniae 1,9%, H. influenzae 1,7%, K. aerogenes 1% y otros 8,7%. Los %NS a los ATM de los principales agentes etiológicos de NH se muestran en la Tabla. Entre las PAE NS a IMP/MEM, el 95,7% presentó R no enzimática, 3,7% MBL y 0.6% KPC. En PAE no portadoras de carbapenemasas se observó 3,4% NS a ceftolozano/tazobactam (C/T). En KPN productoras de KPC (n=139) se observó 2,9% NS a ceftacidima/avibactam (CZA). Todos los ATM probados en SAU presentaron menos de 5% NS, a excepción de OXA, ERY, CLI y GEN. Se observó 0% NS a VAN, TEI, y CPT en SAU.
Discusión / Conclusiones:
En los BGN COL fue el ATM con mayor actividad, muy por encima del resto. En segundo lugar, dependiendo de la especie, se encuentran: AKN en PAE, FOS en KPN, y TIG en ABC. CZA es una buena opción en KPN productoras de KPC, y C/T en PAE no portadoras de carbapenemasas. En SAU las mejores opciones de tratamiento resultaron VAN, TEI, CPT y LNZ (<1% NS). El mayor % DTR se observó en ABC y KPN. Los altos % NS a nivel nacional reflejan la extensión del problema de la R a los ATM. El conocimiento de la epidemiología de las NH es fundamental para la optimización de su tratamiento empírico, reducir la mortalidad, el tiempo y costos de hospitalización.