Introducción:
Las micosis invasivas se han convertido en una causa importante de morbimortalidad en pacientes críticos, enfermedades oncológicas y estados de inmunodeficiencia. El 80- 90% de las infecciones fúngicas son cándidas y Aspergillus, el resto son producidas por hongos emergentes en el que se destacan scedosporium, fusarium y los mucorales. Entre los retos clínicos actuales, se encuentra mejorar tanto el diagnóstico como el tratamiento de estas micosis, junto con la adecuada prevención en los pacientes con alto riesgo de padecerlas.
Descripción del caso/casos:
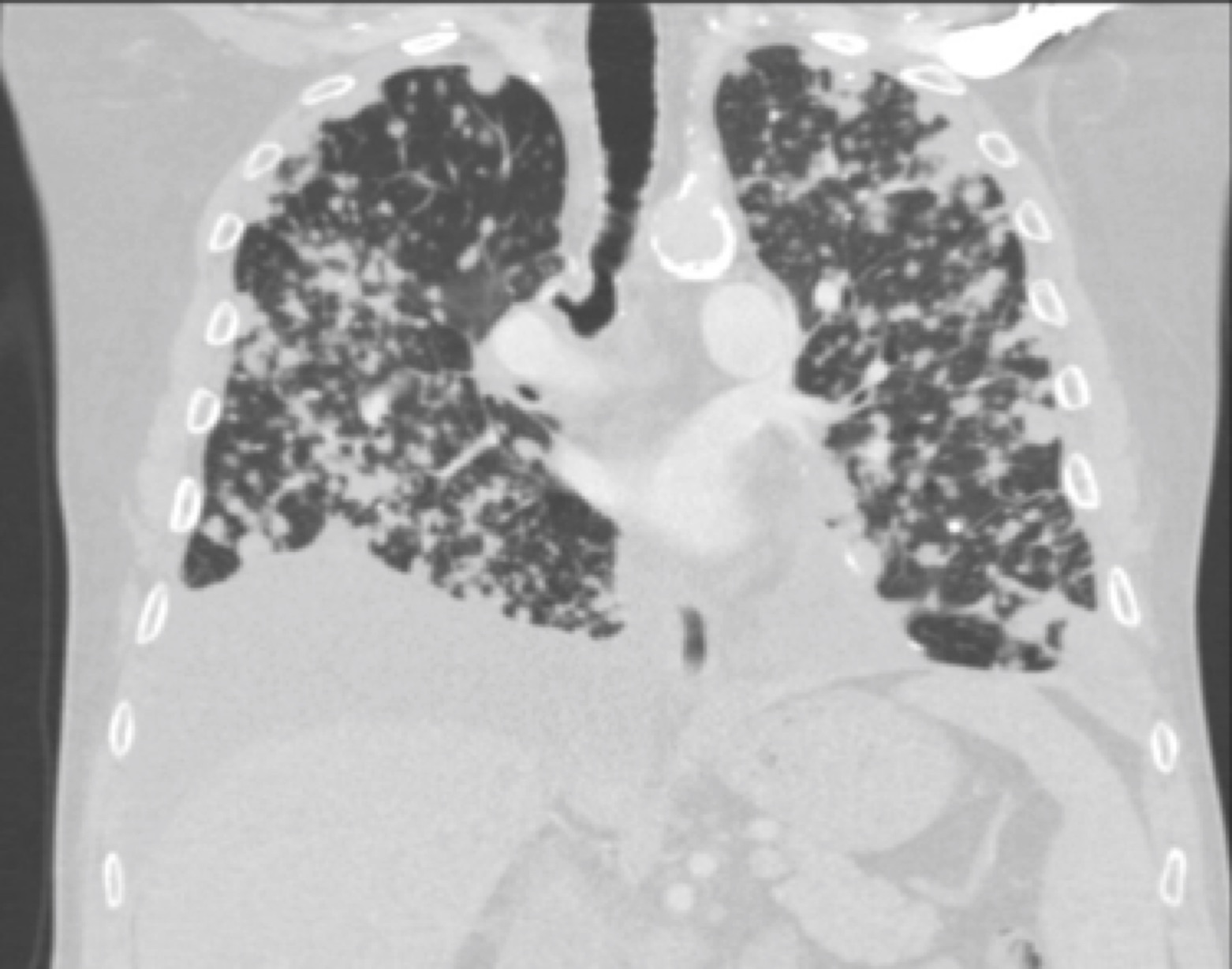
Paciente masculino de 67 años, ex tabaquista, diabético e hipertenso, controlado. Registra vacunación completa. Presenta diagnóstico de Adenocarcinoma de pulmón, por lo que recibió tratamiento quirúrgico con lobectomía en 2015, con recaída en 2021 compromiso nodular bilateral, actualmente en tratamiento sistémico con quimioterapia con Performance Status 0. Ingresa por Insuficiencia respiratoria, con clínica bronco obstructiva progresiva, de 1 mes de evolución, en día 14° post quimioterapia de 3° ciclo (pemetrexed y cisplatino). Con semiología de derrame basal derecho, con mejoría inmediata tras tratamiento sintomático. Se destacan en exámenes complementarios: Anemia microcítica, sin leucopenia durante toda la evolución. HIV negativo. TAC de Tórax con múltiples imágenes nodulillares difusas en mayor número y tamaño que control previo hace 3 meses, y leve derrame pulmonar derecho. Negativo para tromboembolismo pulmonar. (Imagen) Por sospecha de micosis profunda vs. progresión de enfermedad oncológica, se realiza lavado broncoalveolar (BAL) y toracocentesis para estudio de hongos y micobacterias. Se recibe PCR Pan Fúngica positiva en BAL, se aísla Hongo filamentoso, por lo que se inicia tratamiento empírico con Anfotericina liposomal al aguardo de identificación y sensibilidad por método molecular. Se notifica Scedosporium apiospermum con sensibilidad a voriconazol por clase (por microdilución siguiendo el protocolo M38 3rd ed. de CLSI). El estudio para gérmenes comunes, atípicos, galactomanano, PCR tuberculosis y citología, resultan negativos. Se ajusta tratamiento a voriconazol, sin embargo empeora clínicamente, evolucionando a la insuficiencia respiratoria y deceso tras 15 días de tratamiento antimicótico.
Discusión:
En los últimos años se ha observado un aumento de infecciones por hongos filamentosos que en general, presentan mayor resistencia a los antifúngicos y producen infección diseminada en pacientes con inmunodepresión. Los factores de predisposición reportados son neutropenia prolongada, terapia con corticosteroides o quimioterapia citotóxica. Las manifestaciones clínicas son inespecíficas, su expresión se encuentra modificada por la patología de base o tratamientos concomitantes, lo que, sumado al escaso recurso disponible, dificulta el diagnóstico precoz. Esto hace que la hialohifomicosis se asocie a una mortalidad importante (mayor al 70%).