Introducción:
SARS-CoV-2 se asocia a mayor morbimortalidad en huéspedes inmunocomprometidos (HIC). La evolución puede ser diferente según tipos de HIC y tratamientos inmunosupresores (IS).
Objetivos:
Primario: Describir y comparar características demográficas, clínicas, epidemiológicas y evolutivas (CDCEE) de SARS-CoV-2 en HIC internados. Secundario: comparar mortalidad de pacientes con SARS-CoV2, HIC versus no HIC (NoHIC), y analizar factores de riesgo independientes (FRI) de mortalidad asociados al inmunocompromiso (IC).
Materiales y métodos:
Estudio prospectivo y observacional de cohorte de HIC adultos internados con SARS-CoV2 (Marzo 2020/Mayo 2022). Agrupamos HIC según tipo de IC: cáncer oncohematológico (OH), tumores sólidos (TS), trasplantes órganos solidos (TOS) y enfermedades autoinmunes (EAI). Comparamos CDCEE entre los 4 grupos de HIC. Se comparó mortalidad de HIC, con cohorte de 1168 NoHIC internados en igual período. Presentación clínica: se utilizó escala NIH. Tratamiento activo (TA): IS o quimioterapia al momento del diagnóstico de SARS-CoV2. Vacunación incompleta anti Covid 19 (VI): según definiciones MSN.
Resultados:
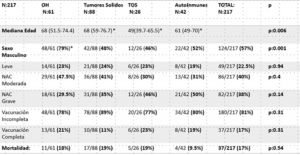
Total de HIC: 217; OH: 61, TS: 88, TOS: 26, EAI: 42. No se encontró diferencia estadísticamente significativa en presentación clínica, estado de vacunación y mortalidad entre los grupos de HIC. Grupo EAI tuvo mayor sobrevida pero sin diferencia estadísticamente significativa : 27 días vs OH + TS (14 días) y vs TOS (15 días). Se documentó diferencia estadísticamente significativa de la mortalidad en HIC (37/ 217: 17%) vs NoHIC (156/ 1358: 11.5%) -p: 0,02-, y de la mortalidad de NAC graves en HIC: 37/ 92 (40%) vs NoHIC: 83/ 522 (16%) -p: 0.0001-. Análisis multivariado ajustado a edad y sexo: NAC Grave fue el único factor de riesgo independiente de mortalidad (OR:4; IC95%: 1.9546-9.1758). Se observó mayor riesgo de muerte en TOS, TS, TA y VI sin alcanzar significancia estadística.
Discusión / Conclusiones:
En esta cohorte de HIC, NAC grave fue factor de riesgo independiente de mortalidad. Pese a no documentar diferencia estadísticamente significativa de mortalidad entre los grupos de HIC -quizás por tamaño muestral-, tener TOS, TS, recibir TA o VI , implicaría más riesgo de morir. Los HIC tuvieron significativamente mayor mortalidad global y con NAC Grave vs los NoHIC. Esto obliga a aplicar medidas preventivas y terapéuticas precoces en los HIC.