Introducción:
Desde 1994 la tasa de transmisión materna infantil (TMI) de VIH se redujo debido a los distintos programas implementados, como testeo a todas las embarazadas y el tratamiento antirretroviral (TARV) oportuno. Siendo la transmisión intraparto la más frecuente. Se dispone de evidencias para disminuir el riesgo de transmisión en los tres periodos. En Argentina la TMI fue del 4.1% en 2016, de los casos cerrados.
Objetivos:
Caracterizar la población de mujeres con VIH que fueron asistidas en la maternidad de un hospital de la Ciudad Autónoma de Buenos Aires. Evaluar la tasa de transmisión perinatal, durante el periodo junio 2014 a junio 2018.
Métodos:
Estudio de cohorte retrospectivo, durante el periodo 01-06-2014 a 31-05-2018. Criterios de inclusión, mujeres embarazadas con VIH asistidas en nuestra maternidad y los recién nacidos vivos de esas pacientes.
Se confecciono una tabla de Excel específica para la recolección y análisis de datos a partir de historias clínicas. Se relevaron variables como edad, escolaridad, nacionalidad, adicciones, momento del diagnostico de VIH, status de pareja sexual, vía de finalización del embarazo, carga viral ( CV) al momento del parto, inicio y tipo de tratamiento antirretroviral, coinfecciones , adherencia al tratamiento, vacunación para virus de la hepatitis B, seguimiento del RN con PCR y Elisa. Se utilizaron programas Excel y Epi Info 7 para el análisis de las variables consideradas.
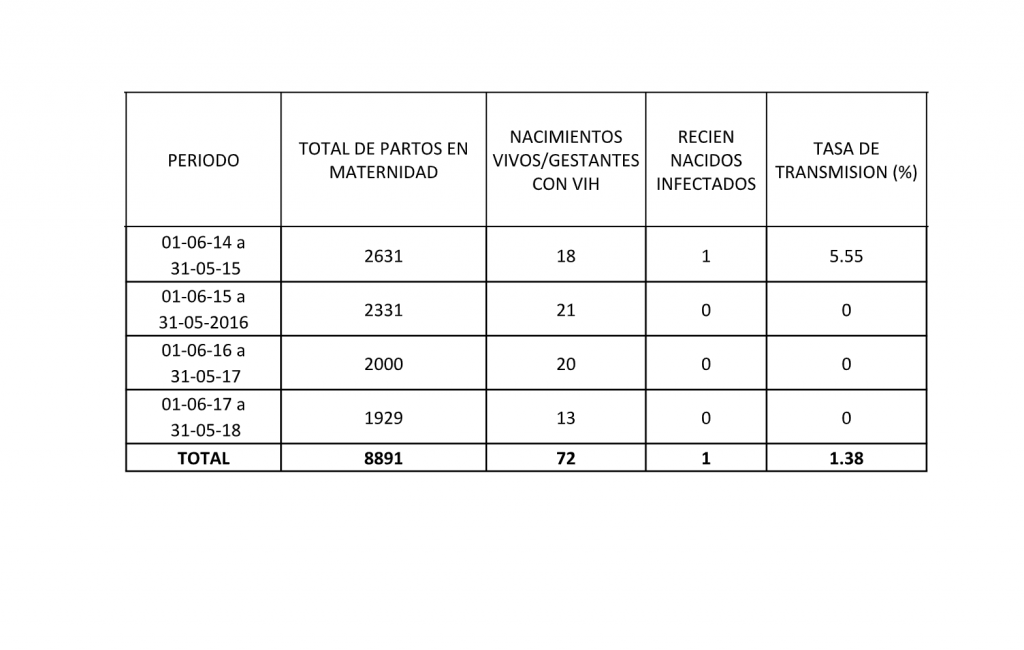
Resultados:
Se incluyeron 73 mujeres gestantes que fueron asistidas en la maternidad. 72 nacidos vivos, 40 de sexo masculino y un feto muerto y retenido ( FMR) . El total de partos en el periodo estudiado fue 8891, las pacientes con VIH represento 0.80%.
La mediana de edad fue de 27 años. El 70% de nacionalidad argentina y 72% con residencia en CABA. La escolaridad predominante fue secundaria incompleta. Solo el 16.43% fueron primigestas. En el 94.5% la vía de contagio fue sexual, las restantes por transmisión vertical.
El 55% de las pacientes estaban en un estadio asintomático. Los partos vaginales represento el 57.63%. Un tercio de las parejas sexuales desconocían su diagnostico. 26% manifestaron consumo de drogas. Con respecto a las coinfecciones, la sífilis fue la mas frecuente asociación 9/73. En cuanto a la vacunación para virus de la hepatitis B, solo el 39% estaban vacunadas , constatando en un 40% Ac Superficie reactivos.
En el 51 % (37/73) el diagnostico de VIH fue con anterioridad al embarazo, de las restantes se diagnosticaron 26 en el transcurso del embarazo y 10 mujeres tuvieron diagnostico tardío en parto o puerperio.
Solo el 54 % de las que recibieron TARV obtuvieron CV no detectable al parto, < 50 copias/ml. El TARV utilizado fue en un 62%, AZT+3TC+ LOPINAVIR/RITONAVIR .
El 49 % iniciaron tratamiento en el segundo trimestre de embarazo.
De los recién nacidos vivos, 64% recibieron profilaxis con AZT y un tercio triple terapia (AZT/3TC+NEVIRAPINA). Se confirmo infección por VIH en un solo paciente, en el periodo junio 2014-mayo 2015, cuya madre tuvo diagnostico en el parto y realizando profilaxis con AZT/3TC+NEVIRAPINA. El diagnostico del niño se realizo en la primera semana de vida.
En 3 pacientes no se cuentan con datos de registros de resultados. En 24 pacientes se perdió el seguimiento de Elisa a los 18 meses.
Conclusiones:
La TMI continúa siendo un desafío. La TMI fue del 1.38 %, una cifra por demás optima a lo esperado. Sin embargo el diagnostico tardío de infección por VIH, y la falta de controles y tratamiento aun con diagnostico previo, debe generar una alarma para articular diferentes estrategias a implementar en lo en los distintos momentos del embarazo.